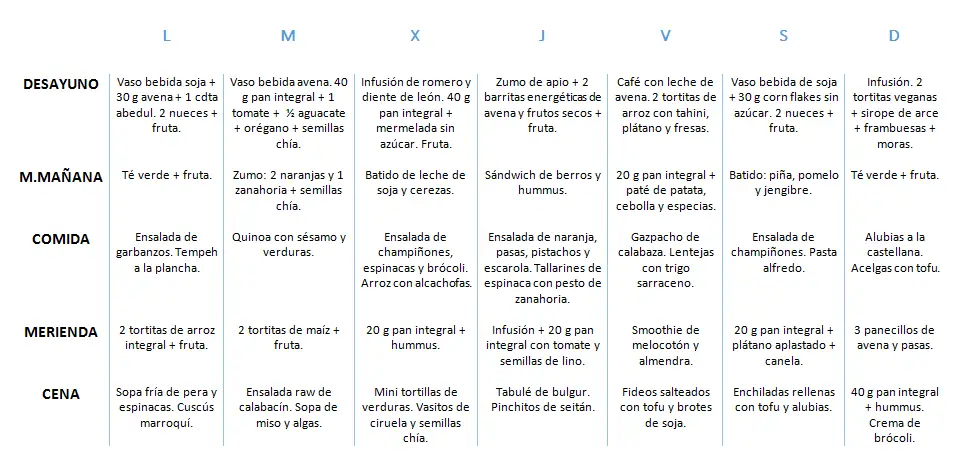
Enfermedades inflamatorias intestinales y nutrición.

La desnutrición es un rasgo común entre las personas que padecen trastornos digestivos. Específicamente, la nutrición en casos de enfermedad inflamatoria intestinal es un elemento clave para aliviar y reducir los síntomas. Te explicamos todo lo que necesitas saber.
¿Qué indica la enfermedad inflamatoria intestinal?
El sistema digestivo está sujeto a diversas dolencias que pueden afectar su salud. Estos incluyen enfermedades inflamatorias del intestino (EII). Es un término utilizado para describir enfermedades crónicas del aparato digestivo, de causa desconocida y caracterizadas por la aparición de inflamación.
Los dos BID más comunes son la colitis ulcerosa crónica (CU) y la enfermedad de Crohn (EC). Existe una tercera enfermedad conocida como colitis indeterminada, que comparte características con patologías previas y que en el transcurso de su curso puede conducir a una u otra.


¿Cuáles son las características de las enfermedades inflamatorias del intestino?
enfermedad de Crohn
Puede afectar cualquier parte del sistema digestivo, pero el intestino delgado y el colon ascendente son los más afectados. Las lesiones son segmentarias y pueden dañar cualquier capa de la pared intestinal.
Colitis ulcerosa
Afecta solo al colon y al recto. Las lesiones son continuas y afectan a la mucosa y submucosa. Esta enfermedad afecta la función del sistema inmunológico del sistema digestivo, provocando una respuesta inflamatoria prolongada.
¿Con qué síntomas se manifiestan?
Los síntomas más comunes en ambos casos son cólicos intensos y diarrea sanguinolenta crónica. Se producen pérdida de peso, desnutrición, fiebre y lesiones cutáneas y articulares.
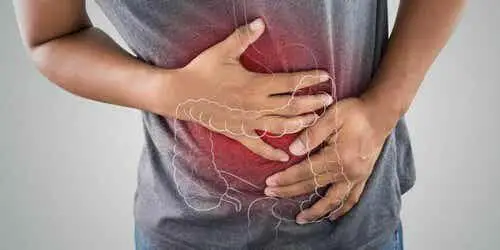

Las lesiones de la mucosa intestinal provocan varios problemas nutricionales relacionados, por ejemplo:
- Anorexia.
- Edema.
- Anemia.
- Deshidración.
- Falta de proteínas y vitaminas.
- Alteración del equilibrio de minerales como zinc, hierro, magnesio, calcio y selenio.
Causas de la desnutrición
La desnutrición ocurre debido a varios factores, como:
- Reducción de la ingesta alimentaria.
- Por la misma enfermedad, que provoca dolor, diarrea y vómitos.
- Exclusión de ciertos alimentos.
- Mayor necesidad debido a fiebre, estrés y pérdida de proteínas.
- Malabsorción de nutrientes.
- Interacción con medicamentos y nutrientes. Según las directrices de la Sociedad Italiana de Gastroenterología, los fármacos administrados en el tratamiento de estas enfermedades son antiinflamatorios, cortisona, inmunosupresores y antibióticos.
¿Qué dieta seguir en caso de enfermedades inflamatorias intestinales?
Hay que aclarar que las EII presentan fases de regresión y fases en las que los síntomas reaparecen con episodios agudos. En consecuencia, la dieta dependerá del estadio de la enfermedad. En ausencia de síntomas, es posible seguir un plan de alimentación saludable sin restricciones particulares.
En el caso de las fases agudas, sin embargo, será necesario adaptar la dieta a las necesidades nutricionales. En concreto, es fundamental consumir varias comidas al día, beber mucha agua y evitar las temperaturas extremadamente frías.
Una dieta baja en carbohidratos o FODMAP de cadena corta puede ayudar durante el tratamiento. Se debe considerar que la dieta debe incluir:
- Entre 50 y 60% de calorías basadas en carbohidratos.
- 15 a 20% de proteína.
- Entre un 25 y un 30% de grasa, de forma limitada en caso de diarrea.
No debemos olvidar que en algunos casos podría producirse una forma grave de desnutrición con afectación intestinal. En este caso, la nutrición parenteral o centralizada es la mejor opción.
Alimentos que debe evitar si tiene síntomas
En caso de una fase sintomática, es necesario evitar todos aquellos alimentos que puedan favorecer la formación de gases y provocar molestias. Estos son:
- Legumbres y cereales.
- Productos lácteos (especialmente leche).
- Patatas, batatas, maíz, yuca, ajo, cebolla, repollo.
- Quesos condimentados y condimentados.
- Fruta fresca y seca.
- Miel, azúcar, dulces, jarabes, mermeladas endulzadas con productos como xilitol o sorbitol.
- Carnes procesadas, embutidos y similares.
- Bebidas alcohólicas, carbonatadas o con gas, bebidas fermentadas y café.
- Alimentos picantes o particularmente condimentados.
También se evaluará la presencia de deficiencias de vitaminas y minerales. En estos casos será posible proceder con suplementos.


Alimentación en ausencia de síntomas de enfermedad inflamatoria intestinal.
Cuando los síntomas desaparecen, es importante reintroducir poco a poco los alimentos excluidos. En general, comienza desde:
- Verduras cocidas que contienen fibra soluble, como calabaza, zanahoria, remolacha, calabacín redondo.
- Fruta al vapor o al horno: manzanas, plátanos maduros, albaricoque, melocotón, pera.
- Cereales refinados y derivados.
- Carnes bajas en grasa, como pescado y pollo.
La rehabilitación alimentaria puede tardar varias semanas y debe ser adecuada para el paciente. El intervalo de tiempo entre la reintegración y la siguiente depende de los síntomas.
Para concluir, en el caso de enfermedades inflamatorias intestinales, la dieta debe adaptarse a los síntomas y la fase en la que se encuentra cada paciente.